胸腔鏡・ロボット支援食道がん手術
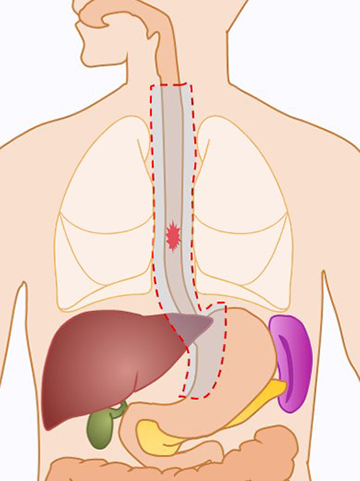
食道は、のど(咽頭)と胃の間に位置する管状の臓器です。 心臓、大動脈、気管、肺などの臓器や、背骨に囲まれていて、上半身のほぼ中心部を走行しています。
蠕動(ぜんどう)運動をすることによって、飲み込まれた食べ物をスムーズに胃まで運び届けることが主な機能です。
食道は、頚部・胸部・腹部の三つに分けられますが、食道がんの多くは胸部食道に発生します。 胸部食道の上部に食道がんが発生した場合、胸部だけでなく頚部食道も切除する必要があります。
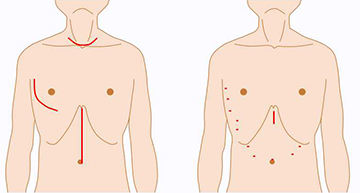
胸腔鏡・腹腔鏡手術(右)のきずの違い
食道切除術は、患者さんにとって大きな体力的負担のかかる手術で、全国集計結果では、概ね50%に何らかの合併症が生じ、術後在院死亡率は3%を上回っています。
当センターは日本食道学会から「食道外科専門医認定施設」に指定されており、豊富な経験に基づいて胸腔鏡及び手術支援ロボットを用いた繊細な手術を行うことにより、手術の合併症及び体力的な負担を大幅に軽減しています。
当センターの特徴
当センターでは、多くの胸腔鏡手術の経験を通して、合併症の少ない胸腔鏡下・ロボット支援下食道がん手術を開発し実践しています。
① 肺にやさしい手術
術後合併症の中では肺炎の頻度がもっとも高く、手術中に食道を切除する際に肺を圧迫しますので、それによる肺へのダメージや、手術後ののどの働きの低下による誤嚥(のみ込む際に間違って肺に吸い込むこと)が原因とされています。
当センターでは、肺へのダメージを少なくするために、食道を切除する際に胸腔鏡下に胸腔内の気圧を上げて肺を直接触れずにしぼませる方法を取り入れており、これによって手術後の肺炎の発生率を大幅に少なくしています。
② 頚部(くび)にきずの無い手術
食道がんは高率に頚部のリンパ節に転移するため、胸腔鏡を使用した手術であっても頚部に外から別切開を加えて頚部のリンパ節を切除するのが一般的です。 さらにその後、その頚部のきずの中で、口側に残った食道と胃管(細長くしてお腹から引き上げてきた胃)をつなぎ合わせます。
しかし、頚部を切開することは少なからず手術後の嚥下機能の低下の原因となります。
私たちは、外から頚部を切開せずに胸腔鏡で頚部のリンパ節を切除し、さらに食道と胃管を胸腔鏡下につなぎ合わせる技術を開発しました。このことにより、胃管の血流の良い部位を利用できるようになったため、一般的に15%程度とされる縫合不全の発生率が、約1%と極めて低率に抑えられています。
頚部切開を行わない完全内視鏡下食道がん手術は究極の低侵襲食道切除手術であり、これまで手術が難しかった高齢の方や栄養不良の患者さんにも手術の選択肢が広がります。
この方法は私たちが開発し本格的に導入した方法です。十分な経験が必要なため、この方法を適切に実施できる病院・施設は限られています。
③ 声帯にやさしいロボット支援下手術
食道がん手術のもうひとつの難問は、がんの転移が声帯を動かす反回神経の周囲のリンパ節に多いことです。 反回神経周囲のリンパ節の切除により、手術後に反回神経が麻痺して、かすれ声(嗄声)や誤嚥が生じることが少なくありません。
私たちはこの難問を解決するために、手術支援ロボットを導入して手術の精度をさらに向上させています。
さらにお腹のリンパ節の切除と胃管の作成にも腹腔鏡を使用していますので、手術後の胸とお腹のきずは小さいものばかりになります。食道がんの外科治療が必要な方はぜひ当センターへご相談ください。
上記で説明した内容は、大まかなものです。実際にはそれぞれの疾患や患者さんの病状によりさまざまな違いがあります。詳細な内容については担当医がご説明します。また、ここにお示しするもの以外にも、施行可能な術式があります。情報が必要な方は当センターまで直接お問い合わせ下さい。


